中风、缺血性心脏病、肺癌成中国3大致死因素
发布时间:2019-07-04 , 发布人:华恒智信分析员
6月24日,国际知名医学期刊《柳叶刀》发表了一篇报告,系统性地研究了1990年到2017年中国及各省死亡率、发病率和危险因素。根据报告可知,中风、缺血性心脏病、肺癌是致中国人死亡的前三大死因。这一报告采用2017年《全球疾病、伤害和风险因素负担研究》(GBD)的数据,帮助制定决策并监测各省份卫生进展。
在过去的四十年中,随着经济日益繁荣,数以百万计的人摆脱了贫困,而中国也正经历着快速的人口和流行病学转型。通过预期寿命、儿童死亡率,、疾病概况和危险因素衡量的总体人口健康状况已发生根本性变化,并将继续下去。然而,很少有研究系统地记录了这些转变。这些信息对于帮助人口卫生专业人员和政策制定者了解中国在国家层面和地方各级的卫生重点至关重要。
《健康中国2030年计划》是中国特有的人口卫生政策,使人口健康成为经济发展和政治改革的最终目标。其中两个目标是提高寿命和健康预期寿命,并增加疾病预防。其他目标包括婴儿死亡率、环境(如空气质量)、健康服务和保险(如慢性病死亡率),生活方式(如常规运动)和健康产业的改善。卫生公平也是一个优先事项,但是中国内地各省之间的健康问题以及卫生保健提供者和服务的获取仍然存在差异。从国家和省级别密切审查人口健康指标,对于制定基于证据的政策和实现“健康中国2030”目标至关重要。
编制方法
该报告采用《GBD 2017》中的方法,对1990年至2017年我国34个省级行政单位的卫生状况进行了分析。文中估计了所有原因和特定原因的死亡率、过早死亡损失寿命年(YLLs)、伤残损失健康生命年(YLDs)、伤残调整寿命年 (DALYs)、总暴露值(SEVs)和可归因风险。此外,报告还将观察到的结果与基于社会人口指数(SDI)估计的期望值进行了比较。
结果
表1中1990年至2017年的死亡率、过早死亡损失寿命年(YLLs)和百分比变化显示了2017年中国25种主要死因。中风、缺血性心脏病、肺癌、慢性阻塞性肺病和肝癌是五大主要原因。尽管从1990年开始,年龄标准化死亡率下降了33.5%(95%不确定区间30.1-38.7),但在2017年,中风成为YLLs的主要原因。

相比之下,缺血性心脏病的年龄标准化死亡率增加了20.6%。对于慢性阻塞性肺病,从1990年到2017年,年龄标准化死亡率下降了68.6%,但仍然是YLLs的第四大原因。肺癌的YLLs和年龄标准化死亡率分别上升为12.6%和2.2%,导致排名发生变化,从1990年的第13位升至2017年第3位。
年龄标准化死亡率从1990年至2017年下降超过50%,前25位原因中有7种:慢性阻塞性肺病、新生儿疾病、下呼吸道感染、自残,肝硬化和其他慢性病肝脏疾病,先天性出生缺陷和溺水。七种原因导致年龄标准化死亡率增加。其中,缺血性心脏病、肺癌和胰腺癌增加了20%以上,是仅有三个显著上升的原因。所有其他原因下降不到50%。
1990年和2017年伤残损失健康生命年(YLDs)三大原因是肌肉骨骼疾病、精神障碍和感觉器官疾病(表2)。从1990年到2017年,交通伤害的年龄标准化YLD增加了32.1%,意外伤害增加了27.8%,心血管疾病疾病增加20.9%。在2017年YLD的22个主要原因中,年龄标准化的YLD比率从1990年开始增加了11。

伤残调整寿命年(DALYs)的25个主要原因(按2017年DALY数量排名)如图1所示。中风和缺血性心脏病是2017年全年龄DALYs的主要原因,取代了1990年的下呼吸道感染和新生儿疾病。1990年至2017年期间,中风和缺血性心脏病的全年龄DALYs的绝对数量和每10万人口的比率显著增加(DALY计数增加了46.8%,,但在此期间,年龄标准化的中风减少了33.1%。 2017年,高收缩压导致254万人死亡,其中95.7%的死亡是由心血管疾病引起的。
图1:卒中、缺血性心脏病、慢性阻塞性肺疾病、肺癌、道路意外伤害是2017年伤残调整寿命年(DALYs)的前五大原因。
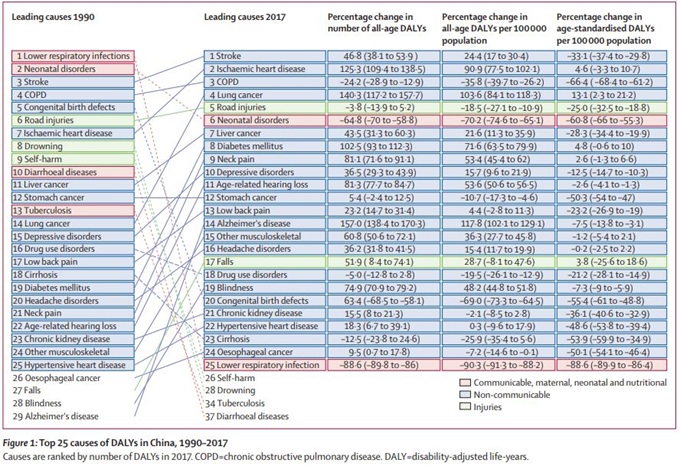
1990年至2017年,每10万人口慢性阻塞性肺病的年龄标准化DALYs减少了66.4%,肺癌增加了13.1%。下呼吸道感染从1990年的全年龄DALYs的主要原因到2017年下降成第25个主要原因。这一变化表明DALYs从传染病、孕产妇、新生儿和营养状况整体上大幅下降。在此期间,受伤的年龄标准化DALY率也有所下降,溺水(71.3%)和自残(71.8%)下降幅度最大,导致它们掉出在前25名之外。从1990年到2017年,在21种非传染性疾病中,每10万人口年龄标准化DALYs下降了17种,其中慢性阻塞性肺病、先天性缺陷、肝硬化和胃癌的下降幅度最大。
按照2017年的数值排名,3级危险因素导致的DALYs的死亡人数和百分比如图2所示。高收缩压、吸烟、高钠饮食和颗粒物污染是2017年死亡人数和DALYs百分比的四大危险因素。2017年高收缩压占254亿万死亡人数,其中95.7%是由于心血管疾病。饮酒是导致死亡人数的第十大主要因素。2017年,吸烟、高收缩压、高钠饮食、颗粒物污染、高体重指数、高空腹血糖、饮酒、低全麦饮食等8项风险均占DALYs的5%以上。
图2:第一张图是致死危险因素,第二张是伤残调整寿命年(DALYs)危险因素




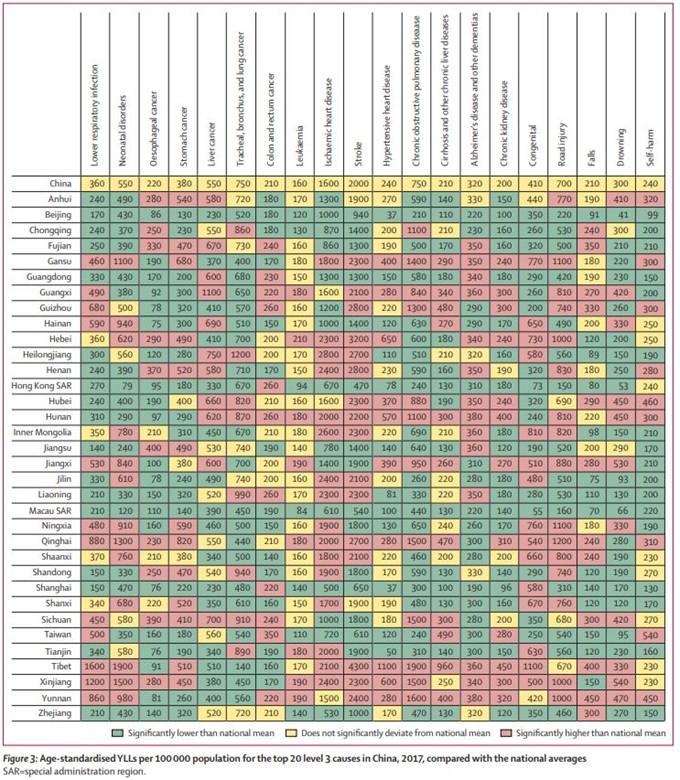
当省级年龄标准化的YLL与前20个原因的全国平均水平进行比较时,北京和澳门是所有前20个原因中数值显著较低的两个省(图3)。在上海,除了结肠癌和直肠癌以及先天性出生缺陷之外,所有前20大原因的年龄标准化YLL显著低于全国平均值,后者显著更高。在香港,除结肠癌和直肠癌明显高于全国平均水平外,其余均显著低于全国平均水平,而自残与全国平均水平没有显著差异。
根据SDI,在所有省份,观察到的预期年龄标准化全因DALYs与每10万人口的比率低于预期(图4)。 12个省的每10万人口观察到的年龄标准化全因DALYs比预期低至少30%。这些省份的社会和经济发展水平差异很大。因此,虽然低于预期值的16个省份具有高、中高SDI值和良好的公共卫生干预计划(如浙江)并不令人惊讶,但值得注意的是,其余18个经济发展水平较低的省份,如作为宁夏,也取得了这些成果。 2017年所有省份的缺血性心脏病、阿尔茨海默病、头痛症和腰痛的年龄标准化DALY低于预期(图4)。所有省份的肝癌年龄标准化DALY均高于预期,观察到的预期比率为2. 04至6.88。对于下呼吸道感染、先天性出生缺陷、糖尿病和新生儿疾病,几乎所有省份的年龄标准化DALY都低于预期。

1990年至2017年,中国十大危险因素中年龄标准化SEV百分比变化最大的是高体重指数和环境颗粒物污染。所有大陆省份的高体重指数,环境颗粒物污染、饮酒、高血压和高LDL胆固醇的年龄标准化SEV增加,高体重指数增加最多185%,其次是环境颗粒物污染(88.5%)。相反,在此期间,所有34个省份的低水果消费的年龄标准化SEV均有所下降。除海南外,所有省份的空腹血糖均升高。我们发现各省之间在SEV风险变化方面存在显著的异质性。 34个省中有16个省的高钠消费年龄标准化SEV增加。
2017年,吸烟是中国整体和21个省DALYs的主要风险因素,在所有剩余省份中排名第二或第三。高收缩压和高钠饮食是国家层面DALYs的第二和第三大风险。吸烟、高血压和高钠饮食是中国大陆除7个省份外所有省份DALYs的三大危险因素,其中高钠饮食排在第四和第六之间。值得注意的是,高收缩压或吸烟是除新疆以外所有省份DALYs的第一或第二主要危险因素。与其他省份相比,北京、上海、广东、江苏、浙江和福建的蔬菜饮食低得多。
讨论
在1990年至2017年期间,中国各省的健康结果发生了巨大变化。在研究期间,由于传染病、孕产妇、新生儿和营养状况导致的YLL、YLD和DALY的比率大幅下降,而非传染性疾病引起的YLL、YLD和DALY的比率普遍增加。因此,国家疾病负担发生了相当大的变化,传染病、孕产妇、新生儿和营养状况在2017年的DALYs比例远低于1990年。暴露于某些危险因素的情况正在增加,特别是空腹血糖高、收缩压高、体重指数高,在许多省份,环境颗粒物污染。
与SDI测量的其他相似发展水平的地区相比,中国的中风、慢性阻塞性肺病、肺癌、肝癌、颈部疼痛和胃癌的发病率异常高。全年龄DALYs导致疾病负担的两大主要原因是中风和缺血性心脏病,在1990年至2017年间,全年龄DALYs的数量和粗发病率显著增加,尽管同期中风的年龄标准化DALYs显著下降。在省一级,这两种疾病的疾病负担显示出显著的异质性。由于中风和缺血性心脏病,YLL率较高的省份是经济表现较差的省份,山东省除外。在我们的研究中分析了这两种疾病的相关危险因素,有必要利用这些危险因素进行进一步调查,以便国家和省级的决策者制定有针对性的干预方案,以减轻相关负担。
在孕产妇死亡率和5岁以下儿童死亡率迅速下降的同时,传染病、孕产妇、新生儿和营养状况的负担也在减轻。快速和持续的经济增长和不断提高的教育水平可能促成了这些变化。观察到的负担表明,基于SDI,中国在减轻这些健康负担方面比预期更成功。中国利用一系列国家计划来针对传染病、孕产妇、新生儿和营养状况进行干预,特别是针对妇女和儿童。其中最雄心勃勃的计划之一是降低孕产妇死亡率和消除新生儿破伤风计划,该计划旨在提高中国各县的产科护理质量。自该计划于2000年启动以来,中国所有县的产妇死亡率下降了98.6%。
在许多省份,由于一些非传染性疾病和伤害,每10万人的年龄标准化DALYs也在迅速下降,其中最显著的是非传染性疾病、胃癌、食道癌和慢性阻塞性肺病。自1990年以来,自杀率一直在下降,尤其是年轻女性。城市化和发展伴随着妇女和年轻人机会的改善,部分解释了这一趋势。一些癌症的下降以及其他癌症的增加加剧了癌症的异质负担,以及根据省份和癌症类型采取具体、有针对性的方法预防和控制癌症的必要性。例如,所有省份的肝癌DALYs都高于预期,而各省的观察到预期比例的最大相对差异是肺癌。慢性阻塞性肺病的疾病负担减轻与该地区先前的研究结果一致,该研究结果主要表明医疗保健、诊断和治疗的获得有所改善。各省死亡率的下降情况各不相同,这突出了仍然存在的健康差距以及继续实施干预措施以改善保健和减少相关接触的必要性,例如烟草和污染。
中国正在进行的转型的一个重要方面是人口平均年龄上升,这是由于20世纪70年代生育率迅速下降和年龄特定死亡率下降所致。随着平均人口年龄的增加,与肌肉骨骼疾病等年龄相关的疾病对卫生系统的重要性日益增加。肌肉骨骼疾病可能对一般活动和工作造成重大限制,并给个人、家庭和政府带来一定经济和医疗负担。然而,这些疾病很少受到公共卫生政策制定者的关注。此外,越来越多的工作年龄人口大部分时间都在办公室环境中,导致腰背部和颈部疼痛的患病率增加,这表明需要采取相关政策来预防这种职业危害。
高收缩压和吸烟是主要的危险因素。政府的政策,如健康中国2020和2030,已经部分实施,促进降低风险和鼓励更健康的生活方式。健康中国2030年是政府颁布的一项国家卫生政策,旨在采取最相关的卫生政策或战略,以改善2016年至2030年间中国人口的整体健康状况。我们发现在减少烟草消费方面取得了一些缓慢的进展,但令人惊讶的是,尽管16个省的膳食钠减少,但自1990年以来,收缩压没有降低。鉴于收缩压升高和烟草消费带来的巨大负担,应对这两个危险因素的政策需要加强。
从1990年到2017年,许多与饮食有关的风险增加,尤其是高体重指数。生活方式的改变,包括红肉消费量的增加和身体活动水平的下降,可能是中国糖尿病发病率迅速上升的原因。中国政府已经开始应对非传染性疾病带来的挑战,其中许多疾病都源于饮食风险。已经制定了广泛的控制和预防战略、政策、法规和计划,以应对这些疾病发病率上升的问题,包括国家预防和治疗慢性病中长期计划(2017- 2025);国家综合防治非传染性疾病示范区的发展;大气污染防治行动计划;和减盐计划。自2009年以来,政府还将高血压和糖尿病管理纳入国家基本公共卫生服务项目。这些国家政策为如何让多个部门参与并激励社会参与和共同对抗非传染性疾病提供指导。
环境改革和全国向绿色经济的过渡可能最终减少与污染相关的癌症和慢性阻塞性肺病。颗粒物污染是国家层面死亡和DALYs的第四大风险因素。解决空气污染问题已成为政府的首要任务。国家法律顾问于2013年颁布了国家大气污染防治行动计划,其中确定了十项详细的实施战略和措施,包括所有相关政府机构。污染控制目标设定了污染严重的地区,如北京、天津、河北地区、长江三角洲、珠江三角洲,5年内分别将直径小于2.5微米的特定物质浓度分别降低25%,20%和15%。北京尤其需要将浓度降至每年60微克/立方米。虽然需要对行动计划进行评估,但我们的研究结果表明,应制定更严格的规章制度,以减轻环境空气污染造成的负担。
肝癌的死亡率远高于各省的预期,但正在下降。增加乙型肝炎疫苗接种的覆盖率可能导致肝癌进一步下降。与1992年在中国进行的重组前疫苗调查相比,2006年乙型肝炎患病率下降了46%,2014年下降了52%。在5岁以下儿童中,这一比例下降了97%。中国预防乙型肝炎该计划旨在中断围产期传播,取得了巨大成功,并且越来越有效。
自1992年以来,所有儿童疫苗接种都包括了针对乙型肝炎病毒的疫苗接种,但自2005年以来才免费提供。中国东部的城市、沿海和较富裕的省份和城市的健康状况普遍好于西部,尽管各省份的健康负担因原因存在很大差异。尽管城市地区的各种风险经常加剧,例如污染、疾病迅速传播和久坐不动的生活方式行为,但这些因素似乎至少被比农村地区更容易获得卫生保健和更多财富所抵消。
此外,城市吸引了更年轻的、处于工作年龄的人口(包括常住人口和流动人口),过去的国家卫生政策往往侧重于人口密集的城市地区。与东部相比,中国西部地区的民族更加多样化和分散,这增加了获得医疗服务的难度。值得注意的是,与不良饮食和久坐不动的生活方式相关的风险并不局限于城市地区。随着中国向全民健康覆盖迈进,为农村、老年人和流动人口提供预防和护理将是一个重大挑战。
总体而言,中国及其各省的表现优于基于SDI的预期改善。然而,各省之间健康结果的显著差异表明健康公平仍然是一个挑战。与其他一些国家相比,各省之间的差异仍然很大。只有在更细粒度的水平上监测和分析健康模式和趋势时,才能实现地方一级的公平。如果有足够的数据来指导投资,中国庞大且不断增长的经济将使其在预防和治疗疾病负担方面处于独特的地位。减少不平等将需要有针对性的战略,以减少每个省的主要危险因素和疾病,并需要进一步和更详细的分析。
中国在改善10亿多公民的健康方面取得了成功,但健康结果仍然取决于地理位置。在更加工业化、更富裕的东部省份,健康总体上要好于农村、贫穷的西部省份。疾病负担的改善,特别是传染病、孕产妇、新生儿和营养状况以及一些非传染性疾病,都是非常令人鼓舞的。然而,缺血性心脏病和其他慢性病的负担继续增加,需要增加公共卫生的关注和投资。主要环境政策变化的潜在影响仍有待观察,但可能需要对饮食和生活方式行为进行类似的改革,以减少中国非传染性疾病的主要风险。
在省一级,疾病负担的水平和趋势存在显著差异。对卫生趋势的持续监测和分析可以最大限度地提高卫生投资的有效性,并有潜力指导该区域和世界其他国家成功地采取基于证据的卫生政策。此外,未来的研究需要调查在中国流行病学和人口转变中观察到的异质性的驱动因素。对各种公共卫生规划和干预措施的严格评估也有助于指导中国和其他发展中国家的适当政策。
来源:前瞻网
作者:Emma Chou
 扫一扫,关注
扫一扫,关注

